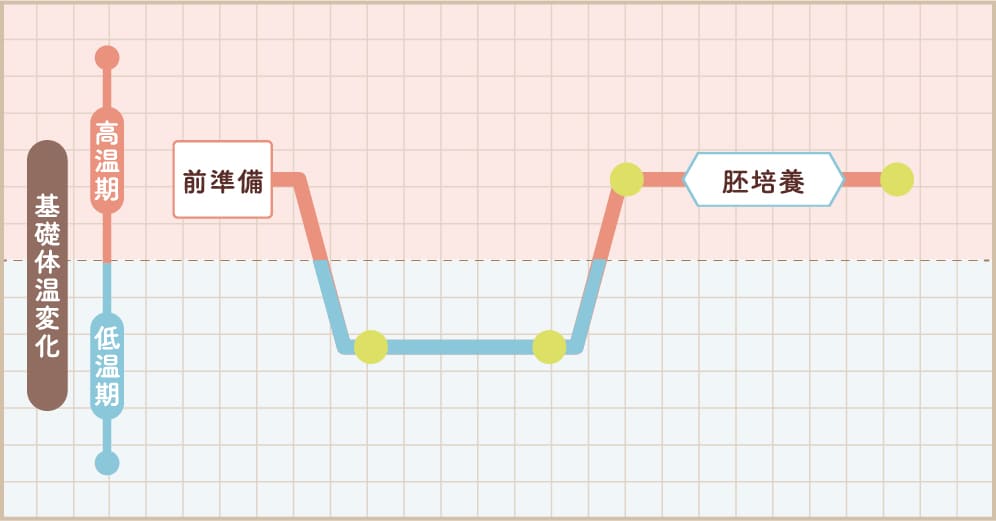
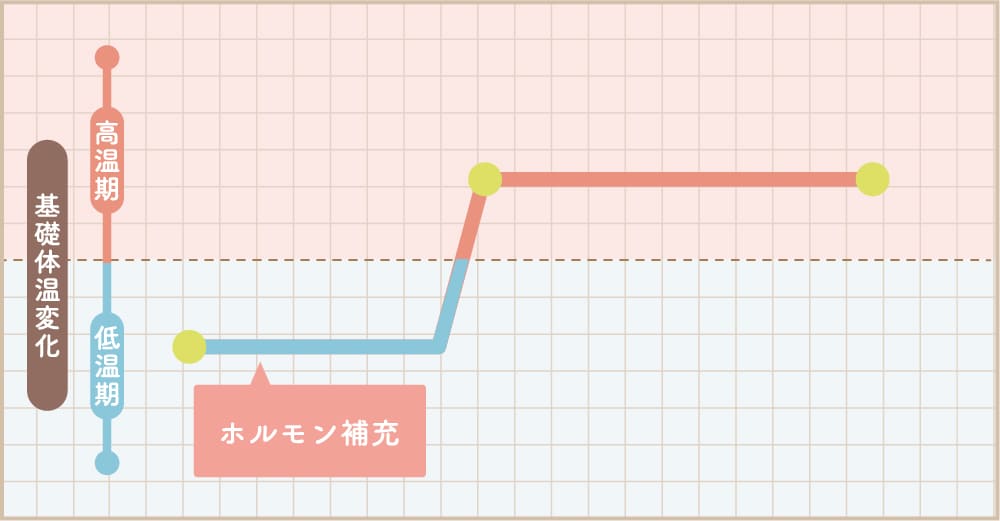
体外受精とは
生殖補助医療(ART)について
【体外受精】
膣から針を刺して卵子を取り出す採卵手術により、排卵前に体内から取り出した卵子と精子の受精を体外で行う治療です。受精が正常に起こり、細胞分裂を順調に繰り返して発育した良好胚(受精卵)を子宮内に移植しますので、その後は通常の自然妊娠と同様です。
体外受精の高い妊娠率
一般的に体外受精という治療法は、タイミング療法や人工授精といった他の不妊治療に比べて高い妊娠率が期待できます。
理由として、受精するまでの工程をショートカットしているため、妊娠までの様々なリスクを回避することができるからです。
タイミング療法は、下記の①~⑦すべてのリスクを回避することができず、人工授精は、精子を子宮の奥深くに注入する治療のため、②のリスクは回避できますが、その他ほとんどのリスクを回避できません。
体外受精は①~⑤までのリスクを回避し、よりいい卵子・精子を採り、受精させ子宮に戻すため、他の治療より高い妊娠率を期待できます。
考えられる不妊の原因
-

① 排卵しない
-

② 精子が少ない
-

③ 卵管にキャッチされない(ピックアップ障害・卵管閉塞)
-

④ 受精しない(生殖時補助医療をして初めてわかる異常)
-

⑤ 胚盤胞まで成長しない(生殖時補助医療をして初めてわかる異常)
-

⑥ 着床しない(生殖時補助医療をして初めてわかる異常)
-

⑦ 卵子自体が加齢している(染色体異常)
体外受精の治療の対象者
体外受精は本来両側卵管が閉塞した卵管性不妊に対して導入されたものですが、その対象者は拡大して来ています。
-
体外受精でしか妊娠できないと判断された方
(卵管性不妊、乏精子症、免疫性不妊症など) -
妊娠できない原因が不明な方
(機能性不妊) - なかなか自然妊娠をしない方
- タイミング療法や人工授精をしても妊娠に至らない方

すべての患者様はその背景が違います。その患者様の今までの治療歴、月経歴等お話をお聞きし、その患者様ごとにあった治療内容を考えさせていただきます。
例えば、40歳以上の場合は状況によっては初めから体外受精となることもあります。近年、不妊の原因が年齢であることが圧倒的に多い状況ですので、より成功率の高い治療への早期のステップアップは重要です。
体外受精の流れ
①卵巣刺激(排卵誘発)
体外受精における卵巣刺激とは、排卵誘発剤を使用して卵巣を刺激します。妊娠の確率を上げるために必要な最初のステップです。一般不妊治療(タイミング法や人工授精法)でも行うことがありますが、体外受精においては卵を育てることのみならず、卵の数を増やすことで妊娠の確率を上げます。
当院では卵巣刺激(排卵誘発法 )は大きく4種類あり、 【調節卵巣刺激法】【低刺激法】【エストロゲン補充法】【完全自然周期法】があります。年齢とAMHを参考にしてその人に適切な誘発方法を選んでいきます。
調整卵巣刺激法
一般的に、月経時から採卵までの間、ほぼ毎日排卵誘発剤の注射を行う方法です 。
メリット
- 複数の卵子を得ることによって、複数の受精卵が得られる可能性が高まる。※初診内容によって変動します。
- より多くの受精卵が得られる可能性が高まるため、凍結保存する受精卵を得られる可能性が上がる。
- 結果的に複数回移植が可能である。
デメリット
- 毎日注射を打つ必要があることによる身体的・精神的・経済的な負担。
- 卵巣過刺激症候群(OHSS)の可能性。重症OHSSにならないよう十分注意して卵巣刺激を行いますので、頻度は高くありませんが、入院加療が必要になったり、血栓症を併発したりすることも考えられます。
調整卵巣刺激法の治療手法
- アンタゴニスト法
- 卵巣機能が極端に低下している方を除く、比較的多くの方に。
- GnRHアゴニストーショート法
- 卵巣機能が軽度低下している方。強く刺激を必要とする方に。
- GnRHアゴニストーロング法 等
- 卵巣機能が比較的保たれている方。採卵日のコントロールが必要な方に。
低刺激法
当院の場合は、内服の排卵誘発剤を併用することで、月経時からしばらくの間、排卵誘発剤の注射を行わないか、行っても 1 日おきであるなど、注射の回数を減らした卵巣刺激方法です 。
メリット
- 注射の回数が少ないため、身体的・精神的・経済的な負担が少ないこと。
- 卵巣過剰刺激症候群のリスクが比較的低い。
- 完全自然周期より採取できる卵子が多いため、受精卵が得られる可能性が高い。
デメリット
- 1回の採卵で得られる卵子の数が調整卵巣刺激周期と比べて少ない可能性がある。
- 調整卵巣刺激周期と比べて採卵数が少ないため、凍結胚が得られなかったり、得られても数が少ない可能性がやや高い。
- 調整卵巣刺激周期と比べて再度の採卵が必要となる可能性がやや高い。
このような方におすすめ
- 卵巣機能が極端に低下している方を除く、ほぼ全ての方に。
低刺激法の治療手法
- 雙葉会式
治療手法の詳細は下記をご確認ください。
詳しくはこちらエストロゲン補充法
体内のホルモン環境を改善し、チャンスを待ちます。内服薬でゆっくりとした刺激を併用します。
メリット
- 体内のホルモン環境を改善していく治療のため、完全自然周期に比べて卵子が得られる可能性が高まる。
- 卵胞が見えてくれば刺激が開始可能。
デメリット
- 1回の採卵から得られる卵子の数は通常1〜2個。
- 卵子が得られない場合も多くある。
- 1周期にかなりの時間を要することがある。
このような方におすすめ
- 卵巣機能が低下している方に。
完全自然周期法
原則として経口、注射にかかわらず、排卵誘発剤を使用しない方法です。ただし、採卵前の排卵を防ぐためにアンタゴニストを用いたり、育ってきた卵胞を後押しするため hMG を使用することもあります。
メリット
- 身体的・経済的な負担を最も軽減できる。
- 毎月採卵できる。
- 受精卵ができ、胚移植ができれば、胚移植あたりの妊娠率は他の方法と遜色ない。
デメリット
- 卵胞が原則1個のため、「採卵前の自然排卵による採卵キャンセル」「採卵しても卵子が採取できない」というリスクが他の方法よりも高い。
- 卵子が採取できても、その1個が受精しなかったり、育たなければ移植できない。
このような方におすすめ
- 卵巣予備能が低下している方。FSHが高値の方、もしくは「完全自然周期法」をご希望の方に。
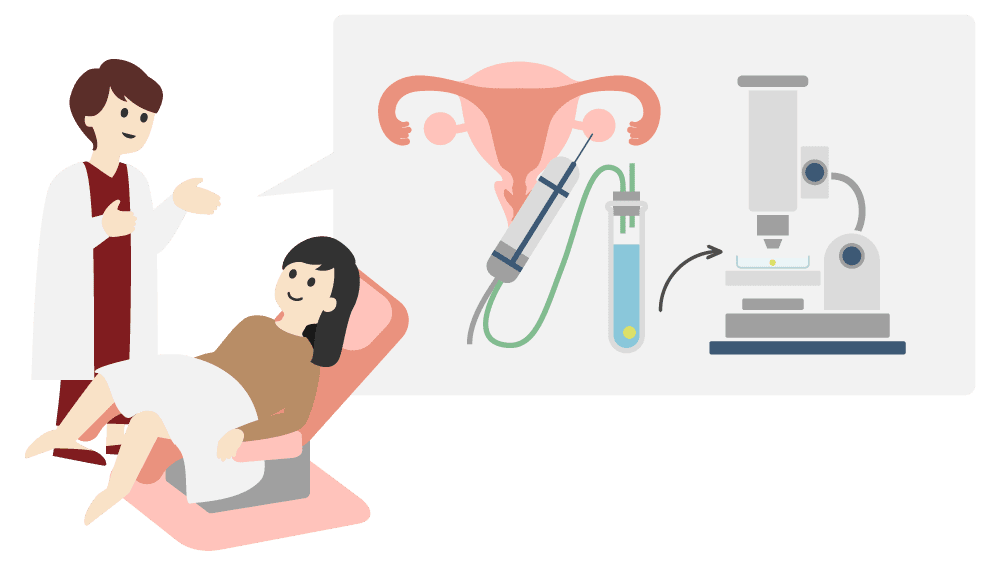
②採卵・採精
採卵について
成熟した卵子を排卵日の直前に体外に取り出します。
この採卵と同じ日に採精も行い、受精の準備を整えます。
当院の保険採卵は全身麻酔で行います。
痛みに弱い方も安心して行えます。
採卵日決定〜採卵・彩精までのスケジュール
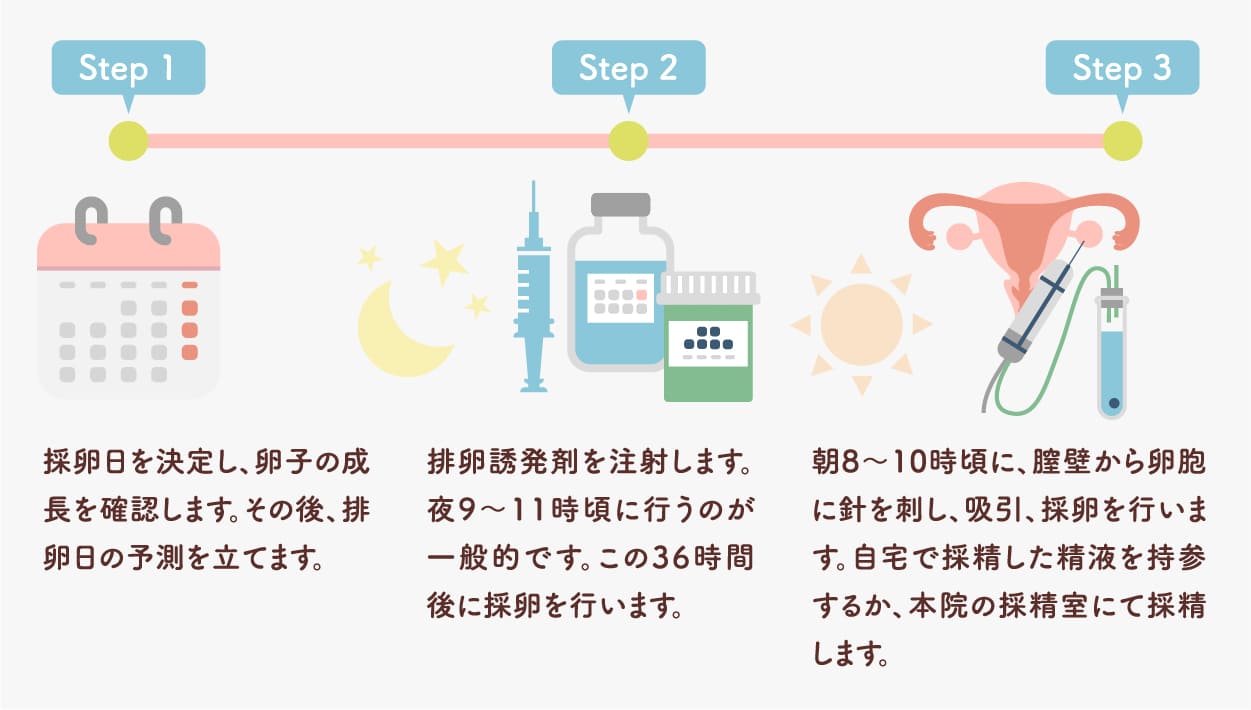
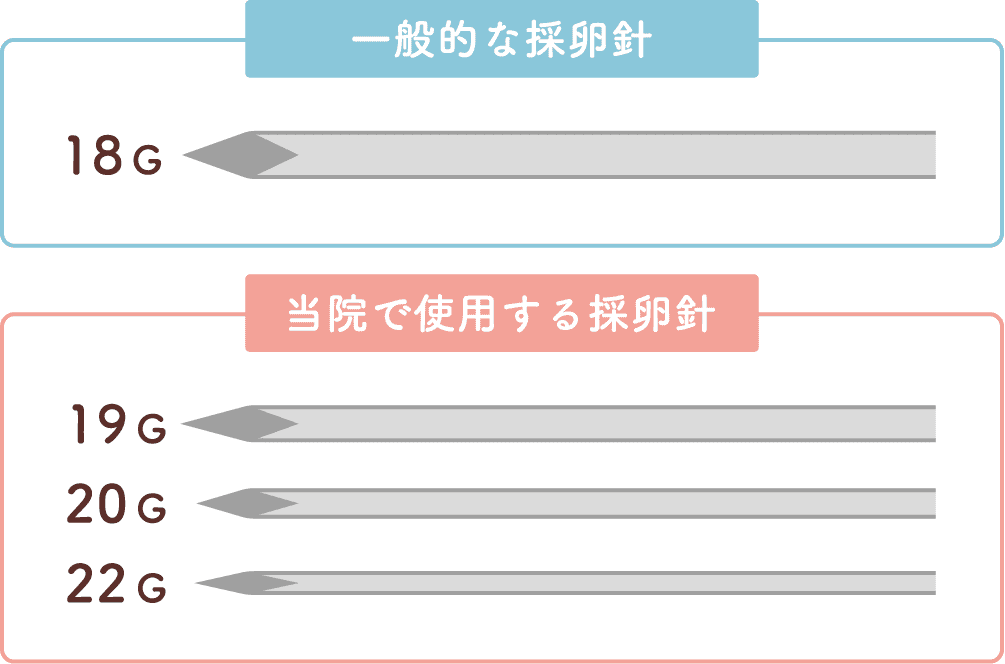
当院の採卵針について
一般的には18G前後の採卵針が使用されますが、当院ではより径の細い採卵針を使用しています。
採卵時の痛みがより少なく、身体に大きな負担をかけず採卵することができます。
※場合により18Gを使用することがあります。
採精について
採精はご自宅にて採精した精液を持参していただくか、男性不妊治療で採精した精子を使用いたします。
また採取された精液中には、運動良好精子の他に死滅精子や白血球等の細胞が含まれています。
当院では 、精子調整方法を精子にダメージを与える可能性がある遠心処理を行わずに、より質の高い精子を短時間で回収することが 可能な「 ZyMōt スパームセパレーター」を導入しております。
③体外受精
採卵した卵子を培養液の中で確認します。また運動性の高い精子を取り出し、受精させます。体外受精での受精方法には標準体外受精(conventional IVF )と 顕微授精法( ICSI)があります。
標準体外受精(conventional IVF)
採取した卵子と精子をシャーレという容器に入れ、受精させます。シャーレの中で精子と卵子を一緒にして受精する環境にする方法であり、精子が自ら卵子に侵入することで受精が起こります。
詳しくはこちら
④胚培養・胚凍結・胚移植
胚培養と、移植タイミング
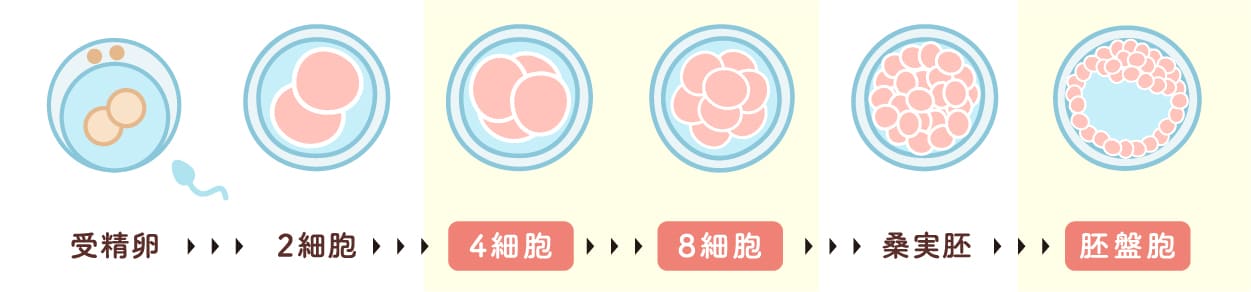
卵子と精子の受精を確認したのち、受精卵をさらに培養液の中で育て分割(細胞分裂)を進行させます。
採卵から2日目で4分割以上(受精卵の細胞が4個以上)、または3日目で6分割以上(受精卵の細胞が6個以上)になったら子宮内に移植するのが基本的な流れで、移植方法を初期胚(分割期胚)移植といいます 。
またその後もさらに分割が進んで、採卵してから5日目の胚盤胞という状態で、移植することも治療の選択肢です。
詳細は下記からご確認ください。
詳しくはこちら胚培養の観察

当院で導入しているタイムラプスインキュベーターという装置はインキュベーターの外に胚を出すことなく、胚の成長を連続して観察することができる装置で、受精やその後の成長の過程で起こる現象を見逃すことなく培養できます。
したがって、観察のために胚をインキュベーターの外に出す必要はなくなり、胚にとって非常に優しい環境で患者様からお預かりしている大切な胚を管理できるようになります。
胚の凍結保存

受精卵を凍結保存した後、これをとかして子宮内に移植する方法です。複数の受精卵が得られたときは凍結して保存しておくことが出来ます 。
凍結することによる受精卵へのダメージをわずかながら認める場合もありますが、この治療では卵巣刺激から胚培養までのステップを行わずに胚移植を行うことが出来るため、身体的にも経済的にも負担が軽減される非常に有益な方法です。
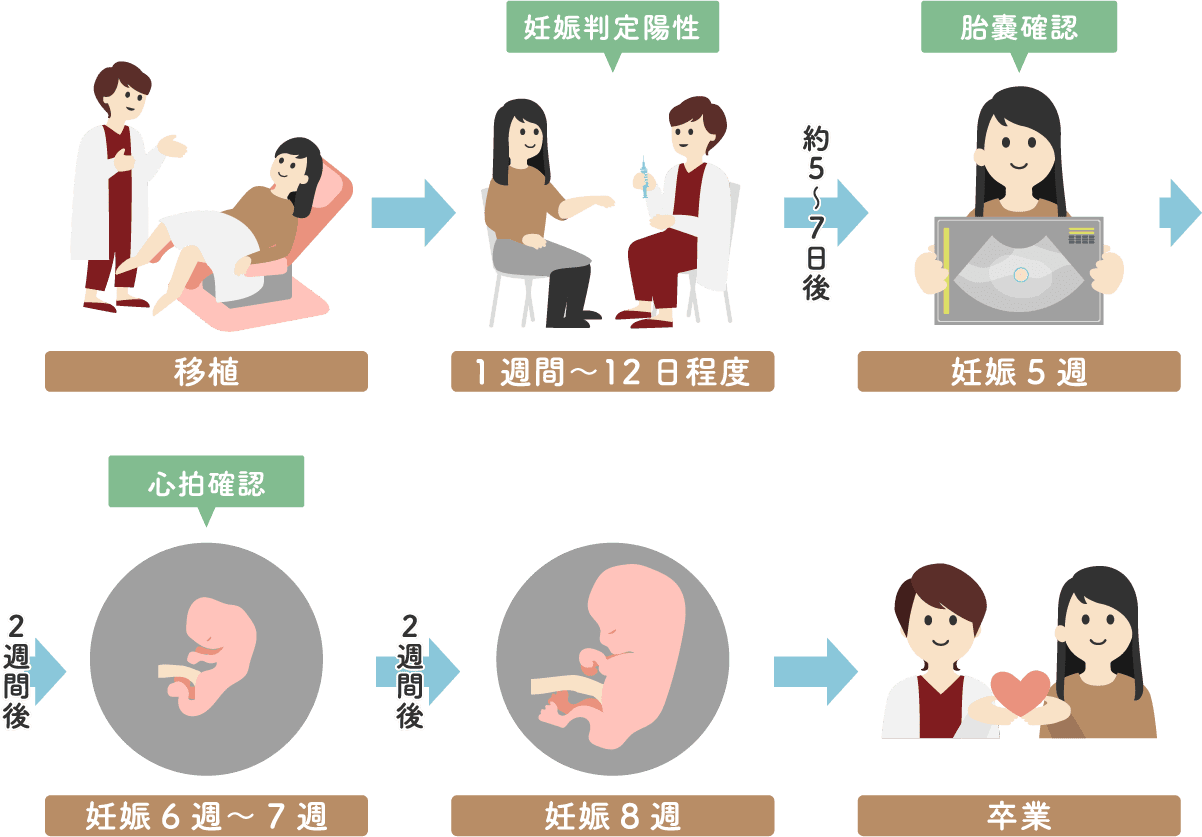
⑤妊娠判定
胚移植後は定期的に来院し、子宮に戻された胚が無事に着床、発育しているかを確認します。
胚盤胞移植であれば1週間後、分割胚移植であれば 12 日後に来院し、まずホルモン検査による妊娠判定を行います 。
妊娠判定後1週間毎にエコーを確認します。妊娠5週前後に超音波検査(エコー)で胎嚢の確認を行い、妊娠6週~7週で胎児の心拍を確認し、 8週目に超音波検査で元気な赤ちゃんの姿が確認できれば、当院での治療は卒業となります。
当院の特徴

採取できた卵子の個数毎の
料金システムを採用
通常のクリニックは採卵数が1個でも20個でも採卵料金は同額が一般的です。当院では、採卵数によって価格帯を決定しており、 1周期あたりの卵子数が少ない方にも何度か採卵を行ってもらえるように配慮しております。
詳しくはこちら
当院独自の採卵方式で
より多くの卵子を回収
卵胞1 個 1 個を洗浄しながらとるという当院独自の採卵方法を採用しております。
とても労力がかかりますが、より多くの卵子を回収できる方式になります。

より質の良い精子を回収できる
精子調整方法を導入
採取された精液中には、運動良好精子の他に死滅精子や白血球等の細胞が含まれています。当院では、精子調整方法を精子にダメージを与える可能性がある遠心処理を行わずに、より質の高い精子を短時間で回収することが可能な「 ZyMōt スパームセパレーター」を導入しております。

胚にとって優しい環境で培養
当院で導入しているタイムラプスインキュベーターという装置はインキュベーターの外に胚を出すことなく、胚の成長を連続して観察することができる装置で、外に出すことがないので 胚にとって非常に優しい環境で管理・観察することができるようになります。
詳しくはこちら
取り違え防止システムの導入
患者様の卵子取り違え防止のためスタッフによるダブルチェックに加え「取り違え防止システム RIWitness 」を導入し、徹底した管理下で治療を行っております。
詳しくはこちら成功率・安全性
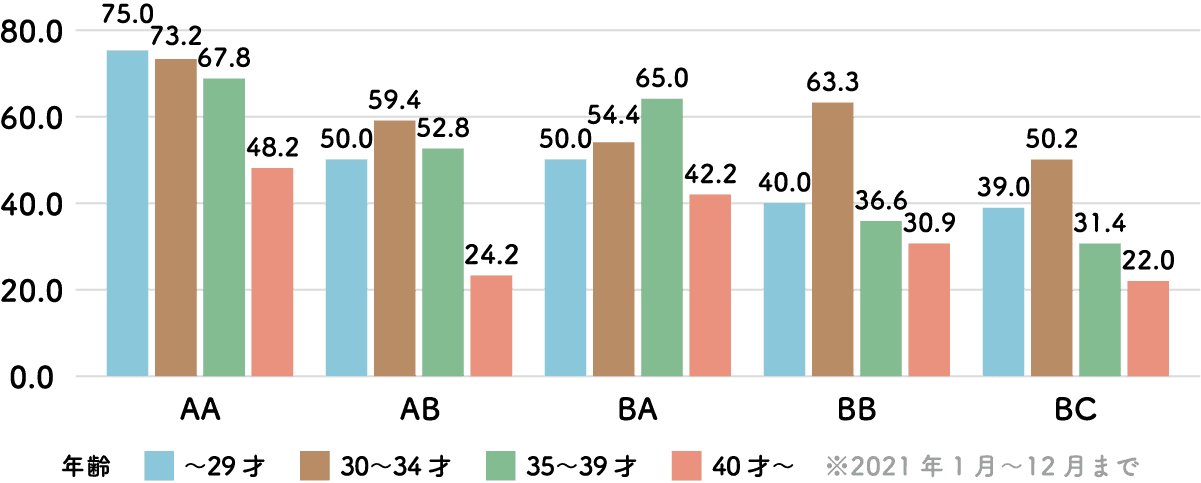
一般的な成功率
胚盤胞グレード別の妊娠率です。
一般的には、体外受精による妊娠成功率は年齢によって異なり、30〜35歳では40〜45%と報告されています。ただし、年齢が進むにつれて成功率は低下し、40歳では約 27% 、 43 歳以上では約14%と急激に下がることが知られています。
成功率を上げるためには、30 代前半の早いうちに試すことが大切です。
当院の妊娠率は下記のグラフをご参照ください。
安全性
体外受精の現在の状況に関して、日本産科婦人科学会は2012年度の体外受精、胚移植等の実施状況を下記のように発表しています。
総治療周期は326,426 周期で、 1年間に 37,953人の児が誕生しています。
日本全体で生まれた児に対して、生殖補助医療で生まれた児の割合は、3.66% であり、実に 27 人に 1 人が体外受精関連技術で生まれています。これは小学校の 1 教室に 1 人は生殖補助医療で出生した児がいることになります。
また現在、体外受精・胚移植によって生まれた児に特に先天異常が多いという報告はありません。しかし、 長期的な予後に関してのデータは十分ではありません。
その他の副作用に関してや、実施ができない方については下記をご確認ください。
詳しくはこちら料金について
初診料金について
当院での不妊治療に向けて、初診では医師との問診と必要な検査を行います。
初診料
各種検査費用
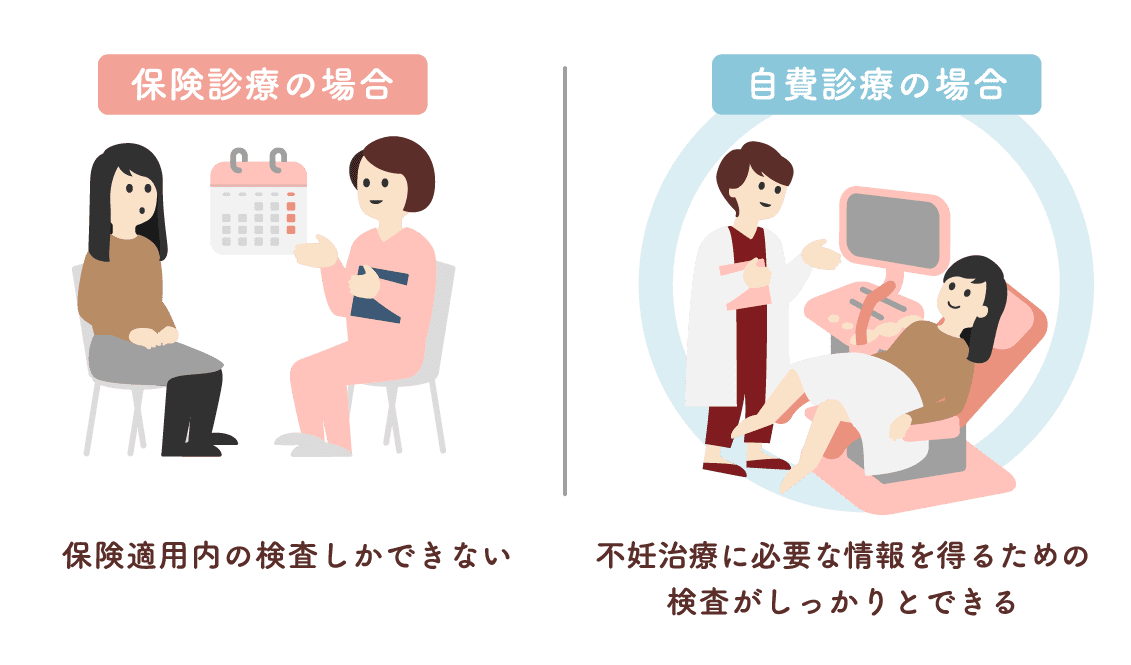
当院では、その後の治療方針の有無に関わらず、保険適応ではなく自費診療で検査を行う方針となってます。そのため、採血・超音波検査・初診料すべて初診のお会計は自費になります。
理由として、最初の不妊検査の時点で保険適応の検査だけで検査をしてしまうと検査項目が限られて、不妊の原因を知るための情報が少なくなってしまうためです。
(厚生労働省の規定として、検査項目に一つでも自費の検査項目があると、すべて保険適応外となります。)
最初に自費でしっかりと検査を行うことで、その後の治療方針をしっかりと決めることができ、最終的な費用面を抑えることができると考えております。
適切な治療方針が決定できるので、
最終的な妊娠までの費用負担を抑えることができます!
保険適応料金・自費診療料金について
治療方針によって「保険適応」「自費診療」を選択いただけます。
ご予約について

当院は完全予約制となります。
お電話またはWEB予約にて初診予約ができます。
(初診予約は、お電話のご予約がスムーズです。)
(受付時間 平日 9:00~19:00 土曜 9:00~13:30)
WEB予約のご利用方法よくある質問
不妊治療・体外受精に関するよくある 質問は下記にまとめてございますのでご確認ください。
詳しくはこちら体外受精のご案内