男性不妊とは

男性不妊(症)とは、不妊の原因が男性側に存在するものを指します。
現代では晩婚化や生活習慣の変化により、女性不妊のみならず男性不妊も増加しており、不妊症カップルの不妊約 50% は男性側に原因があることが分かっています。
これまでは男性側に原因がある場合は泌尿器科などへの受診を勧めてまいりましたが、患者様の時間的、経済的な負担を考慮し、また当院の女性不妊診療と足並みを揃える目的で、 2017 年 6 月より男性不妊外来を開設することとなりました。
不妊原因の男女比率
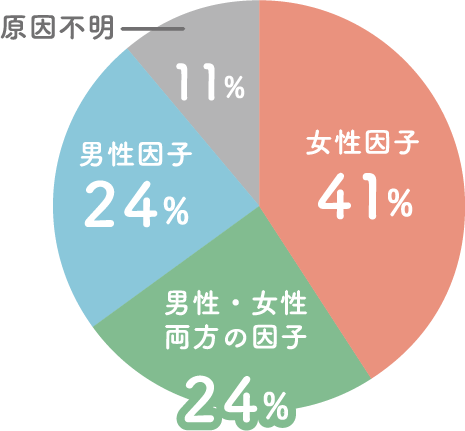
WHOの報告によると不妊原因の男女別の割合は、女性側に原因がある場合は約 41 %、男女共に原因がある場合は 24%、男性側に原因がある場合は24 %、原因不明が 11 %と報告されています。
つまり、不妊原因のおよそ半数は男性側に何かしらの原因があることになります。
男性の不妊原因
主な3つの原因
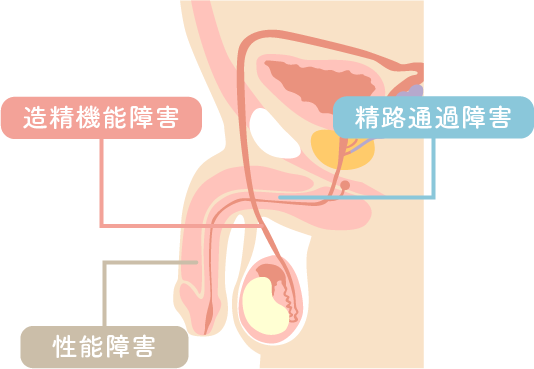
- 造精機能障害
- 精路通過障害
- 性能障害
【男性の不妊原因 】 造精機能障害
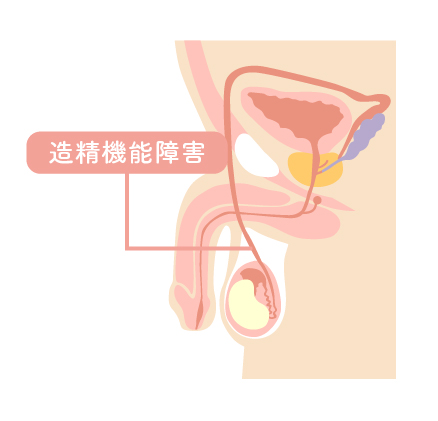
男性不妊原因の約90 %が造精機能障害と言われており、精子を作る機能に問題がある状態。精液の状態により乏精子症、無精子症に分類される。
造精機能障害の原因
ストレス、ホルモン分泌異常、染色体や遺伝子の異常、精索静脈瘤、精巣悪性腫瘍など。
おたふくかぜなどの高熱による精巣炎、幼児期に高い位置にあった精巣が陰嚢内に下りてこなかった停留精巣なども影響することがあります。
精液の分類
造精機能障害は、精液中の精子数や運動性をもとに図のように分類される。
造精機能障害
| 正常精液 | WHOの基準を満たすもの |
|---|---|
| 乏精子症 | 精子濃度15×106/ml未満 |
| 精子無力症 | 運動率40%未満 |
| 奇形精子症 | 正常形態精子率4%未満 |
| 乏精子-精子無力-奇形精子症 | 精子濃度,運動率,奇形率のすべてが異常 |
| 無精子症 | 精子が存在しない(遠心分離後) |
| 無精液症 | 精液が射出されない |
WHOの基準は妊娠できたカップルの精液所見の両側5パーセンタイルをとったもので、異常の判断に用いるものではなく基準値です。みんなと大きく違う所見なのか否かということです。 所見が悪くても妊娠できる場合もあり、逆に所見が良くても妊娠できない場合もあります。また同一人物でも、精子所見も運動率も数倍変化します。このため一回の精液所見に一喜一憂する必要はありません。治療方針の参考にすべき基準に過ぎません。
正常精液のWHO基準
| 検査項目 | 下限基準値 |
|---|---|
| 精子量 | 1.4mL 以上 |
| 精子濃度 | 1600万/mL 以上 |
| 総精子数 | 3900万/射精以上 |
| 運動率 | 42% 以上 |
| 前進運動率 | 30% 以上 |
造精機能障害の主な疾患と治療法
精索静脈瘤
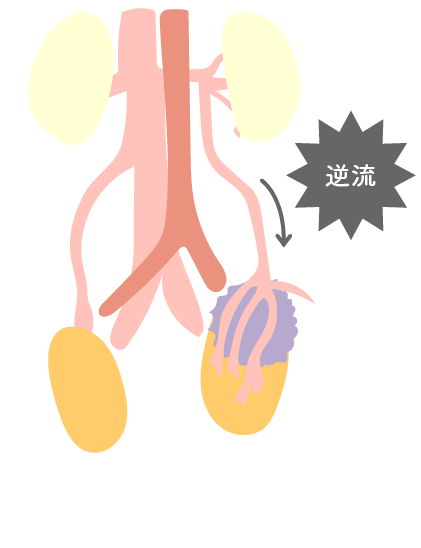
男性不妊患者の約20% に認められ、静脈弁の異常により、精巣周囲の静脈拡張や、腹部から精巣に静脈血の逆流が生じることにより、精巣の温度が上昇するだけでなく、低酸素状態や分泌ホルモンの希釈等により、精子形成に悪影響を及ぼすと考えられる。
ほとんど自覚症状はないが患側の鈍痛や陰嚢の腫瘍として感じることがある。
軽度~中等度であればビタミン剤やコエンザイムQ10 などの抗酸化剤や漢方薬の内服を行い、静脈瘤が高度であれば手術(顕微鏡下低位結紮術)を行います。
非閉塞性無精子症
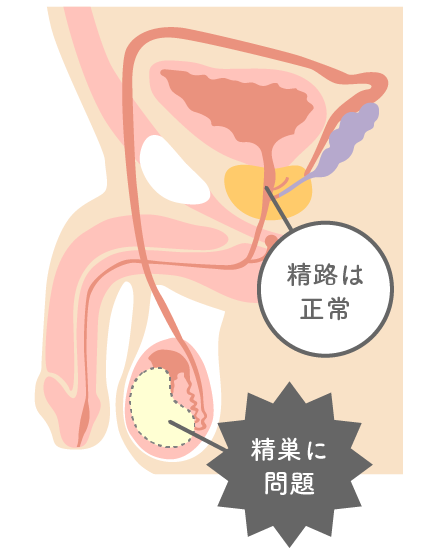
精巣自体に何らかの原因があり、精子を作ることがほとんど出来ず精液中に精子を認めない状態。通常2回の精液検査により診断となる。
約80%は原因不明で次に染色体異常(クラインフェルター症候群)が多い。遺伝子異常、悪性腫瘍による放射線治療後や化学療法後でも無精子症になることがある。精子成熟障害やホルモン分泌異常は稀である。多くは精巣を開き精巣内から精子を探す顕微鏡下精巣精子採取術(Micro-TESE)を試みる(精子採取率は30~50%程度)。
【治療法】
顕微鏡下精巣精子採取術(Micro-TESE)
【男性の不妊原因 】 精路通過障害
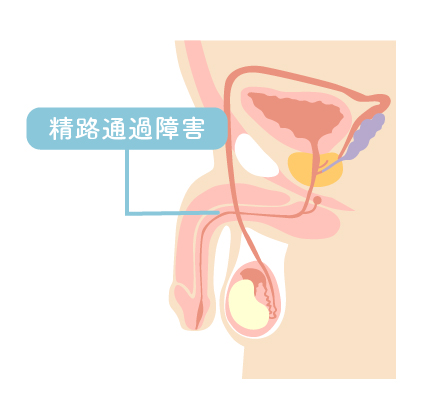
精巣(睾丸)の機能は正常で、精子はたくさん作られているにも関わらず、精子の通り道(精路:精巣上体、精管、精嚢、前立腺など)が何らかの原因で閉塞しているため、精子が出て来られない状態。
精路通過障害の原因
先天的なものと後天的なものがあり、先天的な原因は先天性両側精管欠損症、後天的な原因はパイプカット術後、乳児期・幼児期での両側鼠径ヘルニア術後、精巣上体炎(クラミジアや淋菌などの性感染症の罹患により起こる)である。
精路通過障害の主な疾患と治療法
避妊術後(パイプカット)
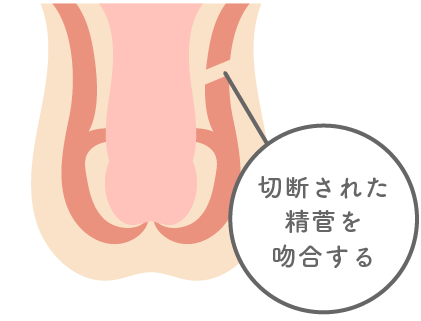
精管を切断することにより射出精液中に精子が届かない事による。
治療は精管吻合術を行う。再度精子が出てくる確率は 90 %以上である。
精巣上体炎
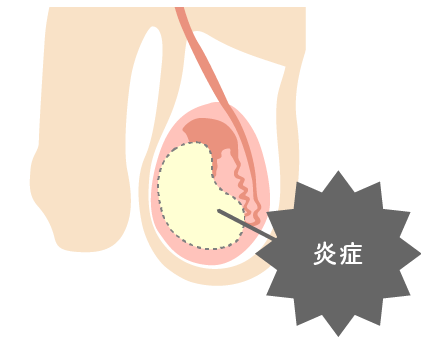
淋菌やクラミジアが原因のことが多い。精巣上体に炎症が生じ精巣から精管へ精子を輸出する精巣上体管の詰まりを生じる。多くは片側であるので無精子症になることは少ない。
先天性両側精管欠損症
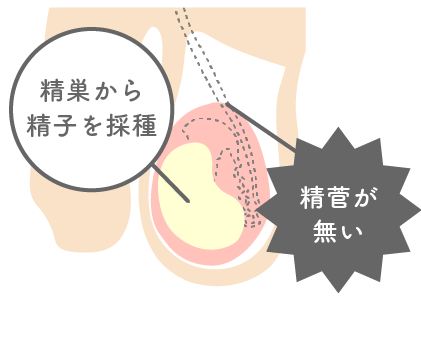
生まれつき精管がない珍しい病態。精巣内から精子を採取することにより精子を得ることが出来ます。
停留精巣・鼠径ヘルニア術後
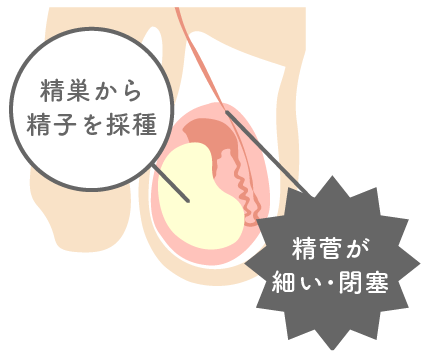
小児期に手術していることが多い。小児期の精管は非常に細く術後閉塞していることもあります。
非閉塞性無精子症と同様に手術にて精巣内より精子を採取します。
精子採取率は 95% 以上と報告されています。
【治療法】
顕微鏡下精巣精子採取術 (Micro TESE)
【男性の不妊原因 】 性能障害
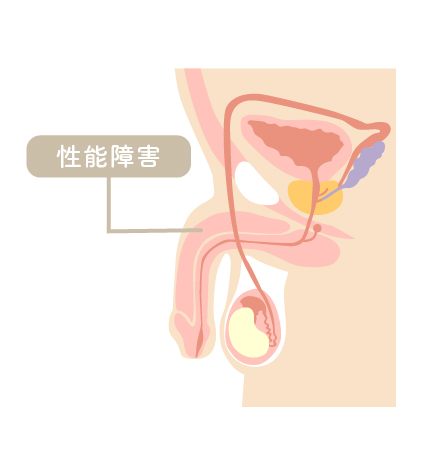
射精障害は性交のとき膣内に射精ができない状態をいいます。心理的要因によって性交ができない場合と、陰茎の支配神経や血管、組織などの障害や内分泌機能障害により性交可能な勃起状態が得られない場合のふたつがあります。
精路通過障害の原因
心因性あるいは加齢性、誤ったマスターベーション方法など。年齢、ストレス、不規則な食事、運動不足、喫煙、生活習慣病 糖尿病、高血圧、脂質異常症など による末梢神経障害、脊髄損傷、骨盤内悪性腫瘍術後など射精する機能に異常を生じることによっておこります。
精路通過障害の主な疾患と治療法
逆行性射精
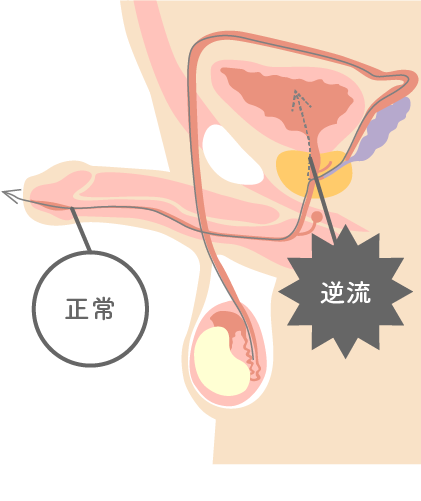
精液が射精時に膀胱内に逆流を起こす状態で、 射精感があるにもかかわらず精液量が極端に少ない自覚症状がある。治療法としては、アモキサン抗うつ剤 など逆流を防止する薬剤の処方、もしくは内服加療により射精できない場合は、手術により精巣から精子を採取することもあります。
【治療法】
顕微鏡下精巣精子採取術 (Micro TESE)
膣内射精障害・勃起不全(ED)
マスターベーションは可能だが、性交にて射精ができない状態で、性交時に十分な勃起が得られないまたは十分な勃起が維持できない状態。
治療法としては、マスターベーションの改善など、徐々に膣内で射精できるように試みる。バイアグラなどの勃起補助剤の使用を行う。
男性不妊の検査・治療の流れ

泌尿器科専門医による外来を月2回行っております。
初診予約はお電話にてご予約をお願いいたします。
検査について
Step 01

- 問診・視診・触診
- 記入いただいた問診票に基づき、男性不妊専門医が現在の症状確認及び検査の説明を行います。
Step 02
- 精液検査
- 精液量、精子濃度、運動率を臨床検査技師や胚培養士が測定し、自然妊娠が可能か検討します。精液検査は3日程度の禁欲ののちに検査します。
ご希望の方は、より詳しく精子の質を評価できるDFI検査とORP検査も可能です。
Step 03

- 血液検査(ホルモン採血や染色体検査、遺伝子検査)
- 精子を作るために必要なホルモン値を測定したり、感染する可能性のある感染症の有無を調べます。
Step 04

- 陰嚢部超音波検査
- エコーによって精巣のサイズを計測したり、精巣内部の異常や精索静脈瘤など血管の異常がないかを確認します。
治療について
検査結果から、治療方針を決定します。
治療法
Step 01

- 薬物療法
- 精液所見が悪い場合や、逆行性射精に対して、薬物療法を行うことがあります。また、 ED に対して勃起補助剤を処方しております。
Step 02
- 顕微鏡下精巣精子採取術(Micro TESE)
- 顕微鏡下精索精子採取術と呼ばれる手術で、主に「非閉塞性無精子症」など精巣に精子がある可能性がある場合に行います。精巣を切開し、手術用顕微鏡下で精巣組織を観察し、よりよい状態の精細管を選別して採取する方法で採取した精細管を細かく刻み、精子を見つけます。
担当医師のご紹介

獨協医科大学埼玉医療センター 産婦人科
鈴木 啓介
SUZUKI KEISUKE
獨協医科大学医学部医学科を卒業後、同大学泌尿器科教室に入局。
専門は男性不妊症で、不妊治療に精通する中女性不妊症も勉強しなければと志し、同病院産婦人科に入局。不妊症全般に携わる。
男性不妊の料金
男性不妊ドックとして検査3点セットのプランをご用意しております。精液検査に加え、陰嚢部超音波検査、採血検査(ホルモン値/クラミジア抗体/感染症4項目) をまとめて行うことによってより詳しい状態を知ることができます。男性不妊に係る治療・検査及び不妊ドックは自費診療となります。
- 精液検査
- 陰嚢部超音波検査
- 採血検査(ホルモン値/クラミジア抗体/感染症4項目)
女性だけではなく、男性の方にも不妊ドックまたはブライダルチェックとして、より多くの方に検査を受けていただきたいと思います。
※すでに精液検査が済んでいる方には、 男性不妊検査 2 点 セットをお勧めいたします。
また、一般の精液検査ではわからない精子の質を評価する検査もご用意しております(ご希望の方のみ)。気になる方は当院スタッフにお声がけください。
- 精子DNA断片化指数(DFI)検査
- 精液中酸化還元電位測定(ORP)検査
男性不妊検査セット(男性不妊ドック)
※ご希望の方は必ずお電話にてご予約をお願い致します。
| 項目 | 自費料金(税込) |
|---|---|
| 1) 男性不妊検査3点セット (診察料 / 結果送料込) | |
|
・精液検査 ・陰嚢部超音波検査 ・採血検査 |
22,000円 |
| 2) 男性不妊検査2点セット (診察料 / 結果送料込) | |
|
・陰嚢部超音波検査 ・採血検査 |
19,250円 |
| 3) 精子DNA断片化指数(DFI)検査 | |
| 16,500円 | |
| 4) 精液中酸化還元電位測定(ORP)検査 | |
| 11,000円 | |
※採血検査はホルモン値・クラミジア抗体・感染症 4 項目
初診・再診・検査料金
| 項目 | 自費料金(税込) |
|---|---|
| 男性不妊初診料 | 3,300円 |
| 男性不妊再診料 | 1,100円 |
| 精液検査 | 6,050円 |
| 精子DNA断片化指数(DFI)検査 | 16,500円 |
| 精液中酸化還元電位測定(ORP)検査 | 11,000円 |
よくある質問
不妊治療に関するよくある質問は下記にまとめてございますのでご確認ください。
よくある質問はこちら関連リンク



